Нейросонография плода представляет собой информативный и неинвазивный, а также недорогой метод, который имеет большую пользу при установлении клинического диагноза. По мере того как технологии улучшаются, и наше понимание соноанатомии мозга плода расширяется, различие между нормальными и патологическими структурами, что касается анатомии, становятся все более возможным. Аномалии и заболевания развивающегося мозга распространены. Чтобы диагностировать отклонение от того, что является нормальным, важно понимать и распознавать стадии развития нормального мозга, как он растет и созревает, достигая почти окончательной анатомии при рождении.ЦЕНТРАЛЬНАЯ НЕРВНАЯ СИСТЕМА ПЛОДА
Проблемы центральной нервной системы (ЦНС) могут варьировать от простых ( транзиторных изменений структур мозга) до самых серьёзных - разрушительных болезней, несовместимых с жизнью. Важно выявить эти изменения как можно раньше, установить диагноз еще до рождения ребенка, исследуя мозг на протяжении всей беременности, начиная очень рано с первого триместра.
Необходимым условием для дифференциации нормальных структур мозга от патологических является глубокое знание анатомии ЦНС.
Работа с сонографической картиной нормальной анатомии и патологическими изменениями мозга плода требует пристального внимания, углубленного изучения и дополнительных измерений, которые имеют первостепенное значение для правильной оценки ЦНС в разные сроки беременности, обширных знаний об эволюции структур мозга начиная с 6 - 7 недель и до момента рождения.
К концу эмбрионального периода практически все органы и системы эмбриона уже присутствуют, хотя микроскопические размеры в эти сроки иногда не позволяют увидеть многие из них. Но интересный факт! В сроки около 14-16 недель беременности некоторые из внутренних органов плода - например, сердце и почки - почти на уровне строения как в последние месяцы беременности!
Так что всё, что происходит с большинством органов во время эмбрионального периода - это увеличение их размера. А вот мозг плода претерпевает значительные изменения не только в размерах, но и в развитии почти до последних недель внутриутробной жизни.
Многие врожденные аномалии головного мозга не происходят из-за аномального эмбриогенеза, а являются следствием деструктивных процессов, которые могут возникать в любое время при беременности, особенно в третьем триместре. Большинство из этих деструктивных процессов являются следствием сосудистых несчастных случаев, кровоизлияний или окклюзии. Этиология часто неизвестна, но они могут быть вызваны различными акушерскими осложнениями, такими как плацентарная недостаточность, нарушения коагуляции, потребление наркотиков и трансплацентарные инфекции.
Диагностика большинства пороков ЦНС обычно возможна после рождения пострадавшего ребенка. У пациентов без семейной истории, даже при наличии серьезных пороков развития, окончательный диагноз обычно устанавливается только после родов. В отдельных случаях для детализации показаны биохимические тесты и молекулярные исследования.
Во время последующих беременностей раннее выявление и диагностика имеют потенциал для ранних терапевтических вмешательств у плода или тщательно продуманных решений о прекращении беременности в случае диагноза неизлечимого расстройства без надежды на значимое качество жизни.ПАТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ ПЛОДА
Вентрикуломегалия - термин обычно используемый для обозначения расширения боковых желудочков мозга. Встречается у ~ 1% плодов в и является наиболее распространенной аномалией.
Увеличение боковых желудочков охватывает широкий спектр тяжести, в настоящее время ширина <10 мм считается нормальной, от 10 до 15 мм указывает на легкую вентрикуломегалию, а ширина > 15 мм представляет собой тяжелую вентрикуломегалию.
Эта категоризация имеет прогностические последствия. Плоды с нормальными желудочками имеют чрезвычайно низкий риск церебральных аномалий. Плоды с умеренной вентрикуломегалией в большинстве случаев нормальны при рождении, но имеют повышенный риск возникновения аномального исхода. Плоды с тяжелой вентрикуломегалией имеют очень высокую вероятность аномального исхода.
Расширение боковых желудочков головного мозга не является аномалией как таковой. Клиническая значимость этого вывода заключается в том, что он сигнализирует о возможности ассоциированных аномалий головного мозга или других органов. Окончательный прогноз в большей степени зависит от таких аномалий, чем от степени расширения желудочков.Однако, плоды с легкой вентрикуломегалией, в частности, имеют повышенный риск хромосомных аберраций.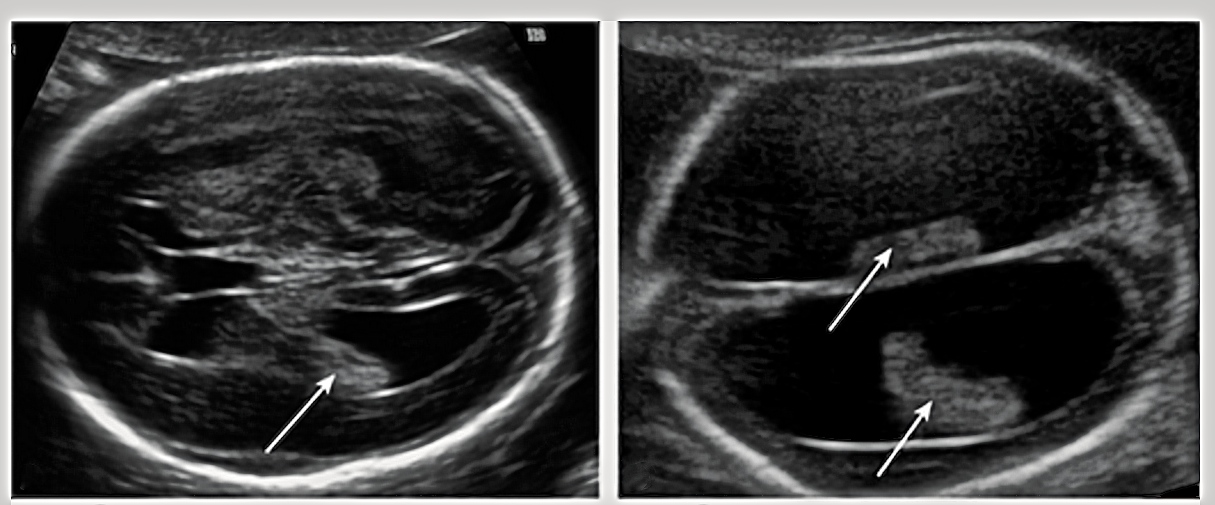
Представлена легкая и тяжелая степень вентрикуломегалии
СПЕЦИАЛИСТАМ
Боковые желудочки головного мозга имеют сложную трехмерную архитектуру, которая, кроме того, подвергается значительным изменениям развития во время беременности. Сонографическая оценка этих структур была объектом многих сонографических исследований, и время от времени предлагалось множество различных подходов к определению и диагнозу внутриутробной фетальной функции. Установлены контрольные карты для всех различных частей боковых желудочков, измеренных как в стандартных осевых плоскостях, так и в корональных и сагиттальных срезах. Однако в настоящее время предпочтение отдается измерению поперечного диаметра желудочкового атриума на уровне гломуса сосудистого сплетения или на уровне париетально-затылочной борозды. Измерение легко получается и воспроизводимо.
Различные исследования дали очень похожие результаты в середине триместра, сообщая среднее значение ширины желудочка около 7 мм и стандартное отклонение около 1 мм. В третьем триместре чаще размеры желудочков меньше нормальных значений. Некоторая степень асимметрии боковых желудочков существует в мозге плода человека и обнаруживается внутриутробно. Плоды мужского пола имеют слегка, но большие размеры, чем плоды женского пола.
Понятно, что нет 100% чувствительной или 100% специфической величины желудочка, которая абсолютно различает нормальную и ненормальную группу. Вентрикуломегалия является динамичной, и нет сомнений, что плоды с нормальным измерением желудочков на ранней стадии беременности могут стать ненормальными. Аналогично, есть плоды с легкой вентрикуломегалией, которые позже были признаны нормальными.
В настоящее время, однако, клинические серии показывают, что измерение желудочкового атриума менее 10 мм следует считать нормальным, в то время как измерение 10 мм или более указывает на повышенный риск развития пороков развития головного мозга и / или внечерепных аномалий и гарантирует необходимость дальнейшее расследование.
Другие вторичные признаки, которые могут быть полезны для диагностики вентрикуломегалии, включают расстрояние сосудистого сплетения от стенки желудочка. Махони и совт. описали плодов с аномальным результатом, когда между сосудистым сплетением и стенками желудочка имелось 4 мм или более. Результат обычно был нормальным в этой популяции, но они чувствовали, что обнаружение отделения сосудистого сплетения от стенки желудочка может быть связано с аномальным исходом, даже если ширина желудочка составляет 10 мм или менее. Это спорный вопрос. В настоящее время преобладает мнение, что желудочки менее 10 мм во втором или третьем триместре следует считать нормальными.
Наконец, сосудистое сплетение, как отмечалось, свисало в желудочке, когда есть настоящая вентрикуломегалия или гидроцефалия. Пересечение длинной оси нижней части сосудистого сплетения и длинной оси срединных структур образуют угол хориоида, который обычно составляет от 16 до 22 градусов. Если угол хориоида больше 29 градусов, это обычно указывает на вентрикуломегалию. В большинстве случаев эту оборванную сосудистую оболочку легко распознать, и никаких конкретных измерений не производится. Также важно отметить расположение сосудистого сплетения во всех случаях возможной вентрикуломегалии. Во втором триместре беременности полушария головного мозга появляются гипоэхоактивны, ложно давая вид гидроцефалии, которая на самом деле является псевдогидроцефалией. Однако с псевдогидроцефалией сосудистое сплетение никогда не свисает (поскольку желудочки не увеличены). Таким образом, отмечая, что хориоидное сплетение не свисает, полезно отличить истинную гидроцефалию от псевдогидроцефалии.Информация для родителей
Вся поверхность головного мозга и спинного мозга омывается прозрачной, бесцветной жидкостью, называемой цереброспинальной жидкостью (ликвор). Цереброспинальная жидкость представляет собой прозрачную, водянистую жидкость, которая окружает мозг и спинной мозг, а также встречается во всех желудочках (мозговых полостях и туннелях). Ликвор смягчает мозг и спинной мозг от толчков. Вентрикуломегалия - это когда заполненные жидкостью структуры (боковые желудочки) в мозге слишком велики.Каков прогноз для плода с вентрикуломегалией?
Прогноз вентрикуломегалии зависит от нескольких факторов, включая фактический размер желудочков, независимо от того, имеются ли какие-либо другие находки на ультразвуке, например, агенезия мозолистого тела и результаты амниоцентеза. В целом, результат хуже, когда желудочки больше, амниоцентез ненормален или возникают другие проблемы, наблюдаемые на УЗИ. Наилучший результат обычно наблюдается, когда: 1.) желудочки плода только слегка увеличены (измерьте от 10 до 15 миллиметров в размере, 2), когда нет других проблем, наблюдаемых на УЗИ, и 3.) генетическое тестирование Результаты нормальные - это называется «Изолированная мягкая вентрикуломегалия». Точный прогноз для здоровья вашего ребенка трудно узнать. Наиболее распространенным изменением у ребенка является задержка развития. Это, по-видимому, связано с размером желудочков. Сейчас изучают эмбриональную МРТ, чтобы узнать, может ли информация от эмбриональной МРТ рассказать нам о возможности инвалидности и может предоставить семьям больше информации о том, что ожидать от здоровья и развития их ребенка. Эта информация поможет родителям принять решение во время беременности и заранее подготовиться к проблемам, с которыми может столкнуться их ребенок и семья.Насколько серьезна вентрикуломегалия?
Если ваш врач видит вентрикуломегалию, Вас могут направить на несколько тестов. К ним относятся более подробное ультразвуковое исследование ( экспертное УЗИ ), амниоцентез и / или микрочип (чтобы посмотреть на генетический состав вашего плода и посмотреть на какие-либо признаки инфекции) и эмбриональная магнитно-резонансная томография (фетальная МРТ) . Фетальная МРТ - еще один способ безопасно смотреть на мозг. Он дает изображения мозга плода с использованием разных технологий. Фетальная МРТ может обнаруживать другие проблемы в мозге плода, которые не могут быть обнаружены на УЗИ. Затем смотрят результаты всех тестов вместе, и Ваш врач расскажет о значении этих результатов.Каковы выборы во время этой беременности?
Нет лечения до рождения для плодов с вентрикуломегалией. Лечение после рождения включает в себя управление симптомами ребенка. Во время беременности важно получить подробный диагноз (с помощью детального ультразвука, амниоцентеза и МРТ), чтобы определить, есть ли какие-либо дополнительные проблемы. Если есть доказательства более серьезных недостатков, требующих длительного ухода, мы можем помочь вам направлять вас к соответствующим специалистам. Если тесты показывают, что цереброспинальная жидкость вашего ребенка не истощается хорошо, то указывается гидроцефалия. Гидроцефалия - это наращивание спинномозговой жидкости, которая вызывает давление на мозг. В такой ситуации можно рекомендовать вентрикулоперитонеальный шунт (шунт VP). Hydrocephelus - это прогрессирующая проблема, поэтому обычно жидкость медленно нарастает в течение недель после рождения вашего ребенка. В большинстве случаев мы будем знать на 6 месяцев, если вашему ребенку понадобится шунт VP. Шунт VP - это хирургическая имплантация небольшого пластического катетера, который истощает спинномозговую жидкость в часть тела, которая может легко абсорбировать жидкость, такую как брюшная полость или брюшина (мембрана, которая образует облицовку брюшной полости). Процедура шунта VP будет выполняться педиатрическим нейрохирургом. Это очень безопасная процедура, которая может помочь развитию вашего ребенка, поскольку это помогает уменьшить давление на мозг, вызванное нарастанием спинномозговой жидкости. Вашему ребенку не придется оставаться в больнице, поскольку шунт живет под кожей. Многие люди здорово живут своей жизнью с шунтом VP. Пациенты с шунтом VP потребуют регулярного наблюдения за нейрохирургом, чтобы убедиться, что шунт продолжает функционировать должным образом.
© Сайт доктора Храмченко Натальи Васильевны
Экспертное исследование в пренатальной ультразвуковой диагностике, врач УЗИ, педиатр. Международный сертификат FMF ID: 99271
Информация на сайте не является публичной офертой и носит справочный характер. Имеются противопоказания. Проконсультируйтесь с врачом.
Копирование материальов сайта возможно только после письменного разрешения администрации сайтв.
Гиперссылка на www.echoploda.com обязательна.
Эхография плода